MPOX
In het kort:
Mpox, voorheen bekend als apenpokken, is een virale infectie die wordt veroorzaakt door het monkeypoxvirus. Het verspreidt zich voornamelijk via direct contact met besmette dieren of mensen. Symptomen zijn koorts, spierpijn, vermoeidheid en een kenmerkende huiduitslag die vaak begint op het gezicht. Mpox is zeldzaam buiten West- en Centraal-Afrika, maar er zijn de laatste jaren meer gevallen gemeld. Preventie bestaat uit vaccinatie en hygiënemaatregelen. Behandeling richt zich meestal op symptoomverlichting.
VACCINATIES tegen MPOX
Er zijn twee bekende varianten van het monkeypoxvirus (Mpox), namelijk de West-Afrikaanse variant en de Centraal-Afrikaanse (Congo Basin) variant.
- West-Afrikaanse variant: Deze variant is milder en verantwoordelijk voor de meeste gevallen buiten Afrika. Het is de variant die werd geïdentificeerd tijdens de uitbraak van Mpox in 2022 buiten Afrika, inclusief in landen zoals de VS, Europa en andere regio’s.
- Centraal-Afrikaanse variant (Congo Basin): Deze variant is ernstiger en komt voornamelijk voor in Centraal-Afrika. Het wordt vaak geassocieerd met hogere sterftecijfers.
Momenteel (2024) is de West-Afrikaanse variant wereldwijd het meest aanwezig, met een toename van gevallen in diverse landen buiten Afrika, zoals in Europa, Noord-Amerika en sommige Aziatische landen. De Centraal-Afrikaanse variant blijft vooral gelokaliseerd in Afrika. De verspreiding van het virus is in de afgelopen jaren toegenomen door globalisering en veranderende omstandigheden.
Risicolanden
Risicolanden voor Mpox (apenpokken) zijn vooral landen in West- en Centraal-Afrika, waar het virus van oudsher voorkomt. Daarnaast zijn er sinds de uitbraak in 2022 ook andere landen wereldwijd gemeld, vooral in Europa, Noord-Amerika en Azië. De landen waar Mpox zich recent verspreidde, omvatten onder andere:
- West Afrika
- Centraal-Afrika
- Verenigde Staten
- Verenigd Koninkrijk
- Spanje
- Nederland
- Duitsland
- Canada
- Brazilië

Hoewel Mpox in veel gevallen zeldzaam is buiten Afrika, is het risico groter in gebieden met beperkte gezondheidszorginfrastructuren en in landen met intensief internationaal reizen.
Risicogroepen voor Mpox:
- Mensen met direct contact met dieren: Personen die werken met dieren die mogelijk besmet zijn, zoals in dierentuinen of in de bush, lopen een hoger risico.
- Gezondheidswerkers: Medische professionals die in contact komen met patiënten met Mpox, kunnen besmet raken.
- Mensen met seksueel contact met besmette personen: Seksuele transmissie van Mpox is mogelijk, vooral als er huidcontact is met de uitslag of met besmette lichaamsvloeistoffen.
- Mensen die reizen naar risicolanden: Vooral tijdens uitbraken in Afrika kunnen reizigers besmet raken, vooral als ze in contact komen met besmette dieren of mensen.
- Mensen met een verzwakt immuunsysteem: Personen met een verzwakt immuunsysteem (bijvoorbeeld door HIV of immuunsuppressieve behandeling) kunnen een verhoogd risico lopen op ernstige vormen van de ziekte.
Het is belangrijk voor deze risicogroepen om voorzorgsmaatregelen te nemen, zoals vaccinatie, het vermijden van contact met mogelijk besmette dieren of mensen, en het volgen van hygiënemaatregelen.
De symptomen van Mpox beginnen meestal 5 tot 21 dagen na blootstelling aan het virus en verlopen in verschillende stadia:
1. Initiële symptomen:
- Koorts
- Hoofdpijn
- Spierpijn
- Lymfeklierzwelling (meestal in de hals, oksels of lies)
- Rillingen
- Vermoeidheid en algehele zwakte
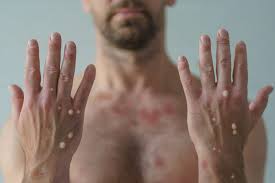
2. Uitslag:
- Ongeveer 1-3 dagen na de koorts begint er een huiduitslag, vaak eerst op het gezicht, gevolgd door de romp, handen en voeten.
- De uitslag begint als platte vlekken, die vervolgens opzwellen tot blaasjes en uiteindelijk korstjes vormen. Deze uitslag is kenmerkend voor Mpox en kan pijnlijk zijn.
- De uitslag kan ook in de mond, genitaliën of ogen verschijnen.
3. Herstel:
- De ziekte duurt meestal 2 tot 4 weken, waarbij de blaasjes opdrogen en uiteindelijk de korstjes verdwijnen.
Diagnose van Mpox:
De diagnose van Mpox wordt meestal bevestigd door een combinatie van klinische beoordeling en laboratoriumtests:
- Klinische beoordeling: Artsen beoordelen de symptomen, vooral de kenmerkende huiduitslag, in combinatie met risicofactoren zoals reizen naar endemische gebieden of contact met mogelijk besmette personen of dieren.
- Laboratoriumtests:
- Polymerase Chain Reaction (PCR)-test: De meest betrouwbare test voor Mpox is de PCR-test, die virus-DNA detecteert in monsters van de uitslag of andere lichaamsvloeistoffen.
- Serologische tests: Deze tests kunnen de aanwezigheid van antilichamen tegen het Mpox-virus aantonen, wat kan helpen bij het vaststellen van een infectie.
- Virale isolatie: Soms wordt het virus gekweekt uit huidmonsters om het verder te identificeren.
Omdat Mpox symptomen vertoont die lijken op andere ziekten zoals waterpokken of herpes, is een gedetailleerde diagnostische benadering noodzakelijk om een juiste diagnose te stellen.
BEHANDELING:
De behandeling van gediagnostiseerde Mpox is vooral gericht op het verlichten van symptomen en het ondersteunen van het herstelproces. Hoewel er geen specifieke antivirale behandeling is die altijd wordt gebruikt, zijn er enkele opties afhankelijk van de ernst van de ziekte en het immuunsysteem van de patiënt.
1. Symptoomverlichting
- Pijnstilling: Medicijnen zoals paracetamol of ibuprofen kunnen helpen bij het verlichten van koorts, pijn en ongemak.
- Huidverzorging: Het behandelen van de uitslag is essentieel om infecties te voorkomen. Dit kan bestaan uit antiseptische crèmes of verbandmiddelen om secundaire infecties van de huid te vermijden.
2. Antivirale medicijnen
- Tecovirimat (TPOXX): Dit antivirale middel, oorspronkelijk ontwikkeld tegen pokken, kan worden gebruikt bij ernstige gevallen van Mpox. Het werkt door de verspreiding van het virus in het lichaam te remmen.
- Cidofovir: Een ander antiviraal middel dat soms wordt overwogen bij ernstige infecties, hoewel dit minder vaak wordt gebruikt.
3. Ziekenhuisopname bij ernstige gevallen
- Bij patiënten met een verzwakt immuunsysteem of ernstige symptomen, zoals uitgebreide huidlaesies of complicaties zoals longontsteking, kan ziekenhuisopname noodzakelijk zijn. Ondersteunende zorg, zoals intraveneuze vloeistoffen en ademhalingsondersteuning, kan worden gegeven.
4. Behandeling van secundaire infecties
- Als er bacteriële infecties optreden door huidlaesies, kunnen antibiotica nodig zijn.
5. Isolatie en hygiëne
- Mensen met Mpox moeten in isolatie blijven totdat alle laesies zijn ingedroogd en korsten zijn verdwenen. Dit helpt verdere verspreiding van het virus te voorkomen.
Het verloop van de ziekte is meestal mild, en de meeste patiënten herstellen zonder specifieke behandeling. Bij verdenking of bevestiging van Mpox is het belangrijk om contact op te nemen met een arts of de GGD voor verdere begeleiding.
PREVENTIE
Preventie tegen Mpox richt zich op het verminderen van de kans op blootstelling aan het virus. De belangrijkste preventieve maatregelen zijn:
Vaccinatie: zie hierboven ⏫️
Hygiënemaatregelen:
- Handen wassen met water en zeep of het gebruik van handdesinfecterend middel, vooral na contact met mensen of dieren.
- Vermijd direct contact met lichaamsvloeistoffen, huiduitslag of persoonlijke spullen (bijv. kleding, handdoeken) van een besmette persoon.
Beschermend gedrag:
- Vermijd contact met wilde dieren in endemische gebieden, zoals knaagdieren of apen.
- Zorg voor veilige omgang met voedsel: goed koken van vlees en vermijden van rauwe dierlijke producten.
- Gebruik van beschermende kleding en handschoenen bij het verzorgen van zieke mensen of dieren.
Bewustzijn vergroten
- Reis je naar risicogebieden in West- of Centraal-Afrika? Informeer je over de situatie ter plaatse en vermijd contact met dieren.
- Volg gezondheidsrichtlijnen en meld symptomen tijdig aan een arts, vooral als je recentelijk bent blootgesteld aan risicofactoren.
Risicogroepen beschermen
- Personen met een verzwakt immuunsysteem moeten extra voorzichtig zijn, omdat ze een ernstiger verloop van Mpox kunnen ervaren.
- Promoot veilig seksueel contact, aangezien Mpox ook via nauw fysiek contact kan worden overgedragen.
Door vaccinatie, goede hygiëne en het vermijden van risicocontacten, kan de verspreiding van Mpox aanzienlijk worden beperkt.